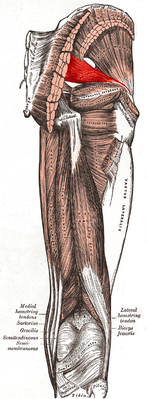
Синдром грушевидной мышцы
- 2022-09-02 03:12:11
- 2024-01-25 09:09:19
- 93
Синдром грушевидной мышцы представляет собой сложное состояние, которое развивается вследствие сдавления седалищного нерва в области подгрушевидного отверстия. Это приводит к ряду неприятных и болезненных симптомов, среди которых наиболее ярко выражены боли в области ягодиц и крестца. Боль может распространяться по ходу поражённого нерва, вызывая значительный дискомфорт. Помимо болевого синдрома, у пациента могут возникать расстройства чувствительности в зоне иннервации нерва, а также периферический парез стопы, что затрудняет ходьбу и выполнение повседневных действий.
Для диагностики синдрома грушевидной мышцы важно учитывать специфические клинические проявления, которые позволяют с достаточной точностью определить наличие данного заболевания. Важным диагностическим методом является новокаиновая проба, которая позволяет выявить точную зону поражения. Дополнительно для подтверждения диагноза применяются такие методы, как рентгенография, ультразвуковое исследование и томография, которые помогают исключить другие возможные причины болевого синдрома и нарушения функций нижних конечностей.
Лечение синдрома грушевидной мышцы носит комплексный характер и включает в себя разнообразные методики, направленные на устранение симптомов и улучшение качества жизни пациента. Важным компонентом терапии является применение лекарственных препаратов, которые помогают снять воспаление и уменьшить боль. Также широко используются физиотерапевтические процедуры, которые способствуют расслаблению мышц и улучшению кровообращения в пораженной области. Остеопатические и мануальные методики позволяют воздействовать непосредственно на зону компрессии нерва, устраняя его защемление. Кроме того, в лечении применяются методы кинезиотерапии, направленные на восстановление нормальной функции мышц и суставов. В случаях, когда консервативные методы лечения оказываются недостаточно эффективными, рассматривается возможность проведения хирургического вмешательства.
Причины Синдрома грушевидной мышцы
Причины возникновения синдрома грушевидной мышцы связаны с различными факторами, которые могут приводить к компрессии седалищного нерва. Одной из ключевых причин является чрезмерная нагрузка на грушевидную мышцу, что может происходить при интенсивных физических упражнениях, длительном сидении или работе в неудобных позах. Повышенное напряжение и спазм мышцы могут вызвать сдавление нерва, что приводит к появлению болевых ощущений и других симптомов.
Другой значимой причиной является травматическое повреждение тазовой области, которое может возникнуть в результате падений, аварий или спортивных травм. Травмы могут вызвать отек и воспаление в области грушевидной мышцы, что также способствует компрессии седалищного нерва. В некоторых случаях причиной синдрома может стать рубцовая ткань, которая образуется в результате операций на тазобедренном суставе или других хирургических вмешательств в области таза.
Синдром грушевидной мышцы может развиться и на фоне других заболеваний, таких как остеохондроз позвоночника, межпозвоночные грыжи или патологии тазобедренного сустава. Эти заболевания могут приводить к изменению биомеханики тазовой области и увеличивать нагрузку на грушевидную мышцу. В результате мышца подвергается хроническому напряжению, что создает условия для компрессии нерва.
Симптомы Синдрома грушевидной мышцы
Симптомы синдрома грушевидной мышцы часто проявляются в виде боли, которая локализуется в ягодичной области и может распространяться вниз по задней поверхности бедра, доходя до голени и стопы. Эта боль обычно усиливается при длительном сидении, стоянии или ходьбе, а также при подъеме по лестнице. Часто пациенты отмечают, что боль становится более выраженной ночью, мешая сну и вызывая чувство дискомфорта даже в состоянии покоя.
Вместе с болевыми ощущениями могут наблюдаться нарушения чувствительности, такие как онемение или покалывание, по ходу седалищного нерва. Эти симптомы могут сопровождаться слабостью в мышцах, особенно в области стопы, что затрудняет движения и может приводить к изменению походки. Некоторые пациенты испытывают чувство тяжести или усталости в ногах, что делает выполнение повседневных задач еще более трудным.
Иногда синдром грушевидной мышцы может проявляться рефлекторными нарушениями, такими как снижение или отсутствие ахиллова рефлекса. Это связано с вовлечением в патологический процесс периферических нервных структур, что нарушает их нормальную функцию. В тяжелых случаях возможны парезы, когда мышцы ног теряют силу и способность к полноценному сокращению, что требует немедленного медицинского вмешательства.
Осложнения при Синдроме грушевидной мышцы
Осложнения синдрома грушевидной мышцы могут значительно ухудшить качество жизни пациента, если заболевание не лечить своевременно. Одним из основных осложнений является хроническая боль, которая может стать постоянной и трудно поддающейся лечению. Эта боль не только ограничивает физическую активность, но и может вызывать психологический дискомфорт, приводя к депрессии и тревожности.
Кроме того, длительное сдавление седалищного нерва может привести к необратимым повреждениям нервных волокон. Это может проявляться в виде стойких нарушений чувствительности, когда онемение, покалывание и жжение в ногах сохраняются даже после снятия острого воспаления. В тяжелых случаях такие изменения могут стать постоянными, что существенно снижает функциональные возможности нижних конечностей.
Ещё одним серьезным осложнением является развитие мышечной слабости, которая со временем может перерасти в атрофию мышц. Если мышцы не получают достаточной нагрузки из-за боли и ограничений движений, они начинают терять объем и силу. Это может привести к нарушению походки и даже к необходимости использования вспомогательных средств для передвижения, таких как трости или ходунки. В редких случаях может потребоваться хирургическое вмешательство для восстановления функций.
Лечение Синдрома грушевидной мышцы
Какие врачи лечат Синдрома грушевидной мышцы
При болезни Синдром грушевидной мышцы могут понадобиться консультации и лечение у следующих специалистов:
Невролог является ключевым специалистом при подозрении на синдром грушевидной мышцы. Он проводит диагностику, включая оценку неврологических симптомов, и назначает лечение для снятия болевого синдрома и восстановления нервной функции.
Ортопед оценивает состояние опорно-двигательного аппарата, особенно если есть подозрение на сопутствующие проблемы с позвоночником или тазобедренным суставом, которые могут способствовать развитию синдрома.
Физиотерапевт разрабатывает и проводит программу лечения с использованием различных физиотерапевтических методик, таких как ультразвуковая терапия, магнитотерапия, и электрофорез для уменьшения воспаления и болевого синдрома.
Остеопат проводит мягкие мануальные техники, направленные на устранение мышечных спазмов, улучшение подвижности суставов и снятие компрессии с седалищного нерва.
Мануальный терапевт применяет техники мануальной терапии для коррекции нарушений в мышцах и суставах таза, которые могут способствовать компрессии нерва, помогая восстановить нормальную биомеханику.
Хирург консультируется в случае, если консервативное лечение не приносит результатов, и рассматривается необходимость оперативного вмешательства для устранения компрессии нерва или коррекции анатомических изменений.
Методы и принципы лечения
Лечение синдрома грушевидной мышцы базируется на комплексном подходе, который учитывает особенности течения заболевания у каждого пациента. Основная цель терапии заключается в снятии воспаления, уменьшении болевого синдрома и восстановлении нормальной функции пораженного нерва. Для этого используются различные лекарственные средства, такие как нестероидные противовоспалительные препараты, которые помогают снизить воспаление и уменьшить боль. Также применяются миорелаксанты, способствующие расслаблению напряженных мышц, что помогает уменьшить давление на седалищный нерв и облегчить состояние пациента.
Важным компонентом лечения является физиотерапия, которая играет ключевую роль в процессе реабилитации. Физиотерапевтические процедуры, такие как ультразвук, электростимуляция и тепловые воздействия, направлены на улучшение кровообращения, ускорение процессов восстановления и снижение мышечного спазма. Эти методы помогают не только устранить болевые ощущения, но и восстановить нормальную подвижность в области таза и нижних конечностей, что особенно важно для предотвращения рецидивов заболевания.
Мануальная терапия и остеопатические методики также занимают значительное место в лечении синдрома грушевидной мышцы. Эти методы позволяют непосредственно воздействовать на область компрессии нерва, устраняя его защемление. Опытный специалист с помощью мануальных техник может снизить напряжение в мышцах, улучшить кровоток и нормализовать функцию нервной системы. Это способствует быстрому облегчению симптомов и улучшению общего состояния пациента.
Кинезиотерапия и специальные физические упражнения направлены на укрепление мышц и восстановление их нормальной работы. Эти методы помогают предотвратить повторное развитие синдрома, улучшая координацию и стабильность мышц таза и нижних конечностей. Регулярные занятия с использованием специальных упражнений помогают поддерживать достигнутый терапевтический эффект и снижают риск возникновения рецидивов.
В случаях, когда консервативное лечение не приносит должного результата, рассматривается возможность проведения хирургического вмешательства. Хирургическое лечение направлено на устранение компрессии нерва и восстановление его нормальной функции. Это может включать различные методы, такие как освобождение нерва от сдавления или устранение структурных изменений в области таза. Решение о необходимости операции принимается на основе тщательной оценки состояния пациента и только в тех случаях, когда другие методы лечения оказались неэффективными.
Чем и как лечат Синдром грушевидной мышцы
Лечение синдрома грушевидной мышцы начинается с медикаментозной терапии, которая направлена на снижение воспаления и боли. Основными препаратами, которые используют на этом этапе, являются нестероидные противовоспалительные средства (НПВС), такие как ибупрофен или диклофенак. Эти лекарства помогают уменьшить воспалительный процесс в области грушевидной мышцы и облегчить болевой синдром. В случаях сильной боли могут назначаться миорелаксанты для снятия мышечного спазма и кортикостероиды для более интенсивного подавления воспаления.
Физиотерапия играет важную роль в лечении, способствуя ускорению выздоровления. Процедуры, такие как ультразвуковая терапия, магнитотерапия и электрофорез, помогают улучшить кровообращение и снять отек. Эти методы усиливают действие медикаментозного лечения, способствуют расслаблению мышц и уменьшают давление на седалищный нерв. Физиотерапия также помогает предотвратить рецидивы и улучшить общее состояние тканей в зоне поражения.
Мануальная терапия и остеопатия используются для восстановления нормальной работы мышц и суставов. Специалисты применяют различные техники растяжки, мобилизации суставов и манипуляции с мягкими тканями для снятия напряжения с грушевидной мышцы. Эти методы помогают освободить нерв от давления и восстановить правильную биомеханику движения. Результатом такого лечения становится уменьшение боли и улучшение подвижности пациента.
Кинезиотерапия, или лечебная физкультура, также является важным компонентом лечения. Под руководством специалиста пациент выполняет специальные упражнения, направленные на укрепление и растяжку мышц таза и нижних конечностей. Регулярное выполнение этих упражнений помогает улучшить мышечный тонус, уменьшить нагрузку на грушевидную мышцу и предотвратить дальнейшее сдавление нерва. Кинезиотерапия способствует долгосрочному улучшению состояния и снижению риска повторных обострений.
В случаях, когда консервативное лечение не дает необходимого результата, может потребоваться хирургическое вмешательство. Операция направлена на устранение причины компрессии седалищного нерва, будь то удаление части мышцы или корректировка анатомических структур, сдавливающих нерв. Хирургическое лечение обычно применяется в крайних случаях, когда другие методы оказались неэффективными, и оно направлено на восстановление нормальной функции нерва и снятие боли.
Профилактика
Профилактика синдрома грушевидной мышцы основывается на поддержании здоровья опорно-двигательного аппарата и предотвращении факторов, способствующих сдавлению седалищного нерва. Одним из ключевых аспектов профилактики является регулярная физическая активность, направленная на укрепление мышц спины, таза и ног. Упражнения, которые включают растяжку и укрепление грушевидной мышцы, помогают поддерживать ее тонус и эластичность, что снижает риск развития спазмов и компрессии нерва.
Важным профилактическим мероприятием является соблюдение правильной осанки и избегание длительного сидения в одной позе. Это особенно важно для людей, чья работа связана с длительным сидением за столом или вождения автомобиля. Рекомендуется периодически делать перерывы, чтобы размять мышцы и улучшить кровообращение в области таза. Правильная организация рабочего места, с учетом эргономики, также может значительно снизить нагрузку на грушевидную мышцу.
Профилактика травм таза и нижних конечностей также играет важную роль. Избегание падений и чрезмерных нагрузок на мышцы и суставы поможет предотвратить повреждения, которые могут привести к развитию синдрома. В случае получения травм важно своевременно обращаться за медицинской помощью, чтобы избежать осложнений и правильным образом восстановить функции пораженных структур.
Кроме того, регулярное посещение специалиста, такого как невролог или ортопед, для профилактических осмотров может помочь выявить начальные признаки синдрома грушевидной мышцы и принять меры до того, как заболевание перерастет в хроническую форму. Эти меры, вместе с вниманием к собственному здоровью и своевременной реакцией на дискомфортные ощущения в области таза и нижних конечностей, помогут эффективно предотвратить развитие синдрома.
Сколько длится лечение при Синдроме грушевидной мышцы
Продолжительность лечения синдрома грушевидной мышцы может варьироваться в зависимости от тяжести симптомов, общего состояния пациента и выбранных методов терапии. В большинстве случаев, при своевременном обращении за медицинской помощью и правильном подборе терапии, значительное облегчение симптомов можно наблюдать уже через несколько недель. Однако для полного восстановления и устранения всех проявлений заболевания может потребоваться более длительное время.
На начальном этапе лечения акцент делается на купирование болевого синдрома и снятие воспаления. Этот этап может занимать от нескольких дней до нескольких недель, в зависимости от ответа организма на проводимую терапию. Важно понимать, что даже при исчезновении боли лечение должно быть продолжено для предотвращения возможных рецидивов и полного восстановления функции пораженной области.
Реабилитационный период, включающий физиотерапию, мануальную терапию и упражнения, может занять несколько недель или месяцев. Этот этап направлен на укрепление мышц, улучшение кровообращения и восстановление нормальной подвижности. Длительность реабилитации зависит от того, насколько сильно были поражены мышцы и нервы, а также от индивидуальных особенностей организма пациента.
В случае необходимости хирургического вмешательства продолжительность лечения увеличивается. После операции требуется время на восстановление, которое может длиться от нескольких недель до нескольких месяцев. В этот период особенно важно соблюдать рекомендации врача и активно участвовать в реабилитационных мероприятиях, чтобы минимизировать риск осложнений и ускорить процесс выздоровления.
Таким образом, общая продолжительность лечения синдрома грушевидной мышцы может варьироваться от нескольких недель до нескольких месяцев. Важно помнить, что успех лечения во многом зависит от своевременности обращения за медицинской помощью и соблюдения всех рекомендаций врача.
Какие врачи занимаются Синдромом грушевидной мышцы
Специальности врачей занимающихся болезнью Синдром грушевидной мышцы.
-
Невролог - это врач, специализирующийся на диагностике, лечении и управлении заболеваниями нервной системы Нервная система включает в себя мозг, спинной мозг, периферические нервы и мышцы
Какие услуги обычно оказывают при Синдроме грушевидной мышцы
Всего найдено 4 услуг связанных с болезнью Синдром грушевидной мышцы.
Лечебная физическая культура (ЛФК) представляет собой комплекс медицинских мероприятий, основанных на использовании физических упражнений с целью восстановления и поддержания здоровья Эта методика широко применяется в медицинской практике для лечения различных заболеваний и реабилитации пациентов после травм и операций
Физиотерапия представляет собой метод лечения и профилактики различных заболеваний, основанный на воздействии на организм человека различными факторами природного или искусственного происхождения Этот медицинский подход активно используется в периоды реабилитации после перенесенных болезней и успешно сочетается с традиционными медикаментозными схемами лечения
Лечебная физическая культура (ЛФК) представляет собой комплекс медицинских мероприятий, основанных на использовании физических упражнений с целью восстановления и поддержания здоровья Эта методика широко применяется в медицинской практике для лечения различных заболеваний и реабилитации пациентов после травм и операций
Физиотерапия представляет собой метод лечения и профилактики различных заболеваний, основанный на воздействии на организм человека различными факторами природного или искусственного происхождения Этот медицинский подход активно используется в периоды реабилитации после перенесенных болезней и успешно сочетается с традиционными медикаментозными схемами лечения
Какие процедуры проходят при заболевании Синдром грушевидной мышцы
Всего найдено 6 процедур назначаемых при заболевании Синдром грушевидной мышцы.
Процедура рентгенографии – это метод медицинского обследования, который использует рентгеновские лучи для создания изображений внутренних структур организма Она является одним из наиболее распространенных и важных инструментов в диагностике множества заболеваний и состояний
Компьютерная томография (КТ) – это метод исследования, при котором компьютерное оборудование использует рентгеновские лучи для получения детальных изображений внутренних структур организма Пациент помещается на столе, который перемещается внутри большого кольца, содержащего рентгеновский источник и детектор
Магнитно-резонансная томография (МРТ) головы — это невредная медицинская процедура, которая использует магнитные поля и радиоволны для создания подробных изображений внутренних структур головного мозга, черепа и сосудов Эта процедура является одним из наиболее точных методов обследования головного мозга и позволяет врачам диагностировать различные патологии и заболевания
Процедура рентгенографии – это метод медицинского обследования, который использует рентгеновские лучи для создания изображений внутренних структур организма Она является одним из наиболее распространенных и важных инструментов в диагностике множества заболеваний и состояний
Компьютерная томография (КТ) – это метод исследования, при котором компьютерное оборудование использует рентгеновские лучи для получения детальных изображений внутренних структур организма Пациент помещается на столе, который перемещается внутри большого кольца, содержащего рентгеновский источник и детектор
Магнитно-резонансная томография (МРТ) головы — это невредная медицинская процедура, которая использует магнитные поля и радиоволны для создания подробных изображений внутренних структур головного мозга, черепа и сосудов Эта процедура является одним из наиболее точных методов обследования головного мозга и позволяет врачам диагностировать различные патологии и заболевания
Возможные симптомы при Синдроме грушевидной мышцы
Всего найдено 5 симпотов связанных болезнью Синдром грушевидной мышцы.
Острая боль — это сигнал организма о том, что что-то не так Она возникает внезапно и, как правило, имеет чёткую причину
Снижение работоспособности – это состояние, знакомое практически каждому, ведь в какой-то момент человек начинает уставать быстрее и выполнять привычные задачи тяжелее Чаще всего оно связано с физическим или умственным напряжением, но причины могут быть разными
Ухудшение общего состояния является обширным медицинским термином, описывающим изменения в физическом или психологическом самочувствии пациента Этот симптом может быть результатом различных причин, включая инфекционные заболевания, хронические состояния, психические расстройства или травмы
Боль в области таза — это неприятное чувство дискомфорта или боли, которое возникает в области тазовых костей и может распространяться на нижнюю часть живота, бедра, ягодицы и поясницу Такие чувства могут появляться из-за различных причин, таких как травмы, заболевания органов в области таза, воспаления, инфекции,
опухоли и другие
Острая боль в мышцах таза может возникнуть из-за ряда причин, включая мышечные травмы, растяжения и
воспаление мышечных тканей Эта боль может сопровождаться спазмами, ощущением неприятного напряжения и ограничением движения в области таза
Внимание! Не занимайтесь самолечением, чтобы поставить дигноз не достаточно найти один из представленных симптомов,
нужно проходить обследования, сдавать анализы, диагноз может ставить только профессиональный врач.